
病気と手術について
大動脈縮窄症+心室中隔欠損症
病態と症状
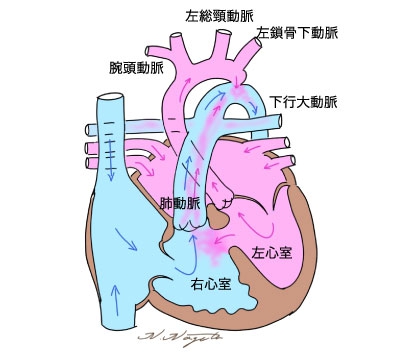
正常では左心室から起始する大動脈は、冠動脈(心臓全体へ)を分岐した後、腕頭動脈(右手と右頭へ)、左総頚動脈(左頭へ)、左鎖骨下動脈(左手へ)と分岐しながら、ヘアピンカーブ(大動脈弓)を描いて、下半身へと向かっていきます。
大動脈縮窄症とは、その大動脈が左鎖骨下動脈を少し越えた部位で、内腔が狭くなっている状態です。心室中隔欠損症などの、それ以外の心奇形を伴う複合型(大動脈縮窄複合)とそれらを伴わない単純型(単純型大動脈縮窄)があります。
以下は頻度の多い、大動脈縮窄症+心室中隔欠損症を解説します。
大動脈からの血液は縮窄部で大きく制限されるため、下半身血流の多くが、肺動脈から動脈管を介して流れています。
これにより上半身血流は酸素飽和度が高く、下半身血流は酸素飽和度が低い(チアノーゼ)状態が生まれます
(「differential cyanosis」と呼ばれます)。
この疾患は、診断がつき次第、プロスタグランディン製剤(リプルやパルクス、プラスタグランディン)の点滴を開始し、動脈管を閉じないようにしなければいけません。(動脈管が収縮して閉鎖し始めると、下半身血流が減少し、肝不全、腎不全、腸管虚血などが生じてしまいます:「ductal shock=動脈管ショック」と呼ばれます)
プロスタグランディンの点滴を行って下半身血流を確保できても、心室中隔欠損症によって、(圧力の高い)左心室から(圧力の低い)右心室へと血液が流入することで、肺への血流が増加し、心不全症状が顕在化してきます。
心エコー検査で診断し、CT検査で大動脈を中心とした心臓大血管の形態を確認します。
大動脈離断症+心室中隔欠損症
病態と症状
(まず大動脈縮窄症の項もお読みください)
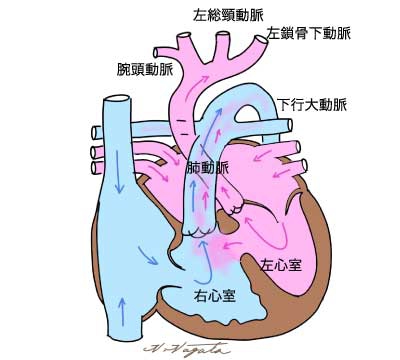
大動脈離断症は大動脈縮窄の極型と考えられ、大動脈弓のいずれかの部位が完全に閉鎖しているか、欠損しています。
大動脈縮窄症と異なる点は、ほとんどの場合は心室中隔欠損症などの、それ以外の心奇形を伴い、単独で起こるのは極めて稀です。
離断している場所によって、3つに分類されます(Celoria-Patton分類)。
A型:左鎖骨下動脈よりも末梢で離断している型、B型:左総頚動脈と左鎖骨下動脈の間で離断している型、C型:腕頭動脈と左総頚動脈との間で離断している型となりますが、ほとんどがA型かB型であり、C型は極めて稀です。
図にはA型の大動脈離断症を示していますが、下半身血流の全てが、肺動脈から動脈管を介して流れています。
その他の病態や症状は、大動脈縮窄症と同じです。
手術治療
全例が手術治療の適応です。
可能な場合は、1回で心内修復術を行いますが、体格が小さかったり、全身状態が悪かったりする場合は、心内修復手術の前に、姑息手術が必要になります。
心内修復術を行う場合は、人工心肺を使用して、心停止を行ってから、手術を行います。
①動脈管組織を全て切除し、大動脈を再建します。
②心室中隔欠損パッチ閉鎖(この手術の説明は「心室中隔欠損症の項[こちら]に譲ります)
大動脈を再建する方法としては、A.自己大動脈壁のみを利用した再建(拡大大動脈再建または直接吻合法)、B.鎖骨下動脈フラップ法、C.人工血管による再建などがあります。
Cの人工血管で再建してしまうと、体格が大きくなると再手術が必発なので、よほどの理由がない限り選択しません。
Bの鎖骨下動脈フラップ法は、上肢に流れるべき血管(鎖骨下動脈)を切断して大動脈を再建することに利用します(新生児や乳児に行った場合では、上肢の虚血障害や機能障害、成長障害は起こらないとされています)。
最も広くなされている方法はAで、自己大動脈壁のみを利用した大動脈再建です。
大動脈再建は可能であれば心拍動下に行いますが、必要であれば心停止を行うこともあります。
大動脈再建では、動脈管組織を残さず切り取ることが重要で、動脈管組織を残して大動脈再建をしてしまうと、後で吻合部狭窄を起こすことがあります。
また大動脈再建によって短くなった大動脈弓によって、気管支や肺動脈を圧迫されることがあり、これが懸念される場合は大動脈を延長する必要があります。
大動脈縮窄症と異なり、大動脈離断症では欠損部分が長く、A、Bなどの自己血管のみでの再建が困難な場合は、Cの人工血管を選択せざるを得ないことがあります。
姑息手術としては、α.両側肺動脈絞扼術、β.大動脈再建術+肺動脈絞扼術があります。
病態の説明にもある通り、動脈管はプロスタグランディンの点滴で維持が出来ますが、この疾患で手術を急ぐ理由が、「肺血流が多く、心不全が強い」ことです。
これを改善するために、肺へ流れる血流を制限する手術が、両側肺動脈絞扼術です。
左右肺動脈の周りに、それぞれ細いテープを巻いて、締め上げることで、肺動脈の内腔を狭くして、肺へと流れる血液の量を減らす手術です。
これにより、全身へと流れる血液が増加し、心不全が改善します。
その状況で、プロスタグランディン製剤の点滴をしながら、体重の増加を待ち(3kgを超えることが一応の目安です)、安定した状態で心内修復手術の時期を検討します。
また心室中隔欠損の位置や数によっては、体格が5-8kgにならないとパッチ閉鎖手術が難しいことがあります(筋性部かつ多孔性の心室中隔欠損など)。
この場合、α.両側肺動脈絞扼術をして、延々と点滴をしながら5-8kgまで体重増加を待つことは難しいので、β.大動脈再建+肺動脈絞扼術が選択されます。
人工心肺を使用して、大動脈再建を行い(これでプロスタグランディン点滴を中止することが出来ます)、肺血流を減らすために肺動脈絞扼術を行います。これにより、全身へと流れる血液が増加し、心不全が改善します。
肺動脈絞扼術に関しては、こちらをご覧ください。